La Organización Mundial de la Salud (OMS) ha declarado a la viruela del mono (rebautizada como mpox para evitar estigmas entre quienes la padecen) como emergencia de salud pública de importancia internacional. Una variante del virus que la causa se está expandiendo por África, aparentemente con mayor transmisibilidad y letalidad que la que causó el brote de 2022. Esto es lo que se sabe del virus y de la acción que ha tomado la OMS. Ante ello, VIGILANCIA, con boletines semanales del Ministerio de Sanidad, control de aguas residuales, control de nuevos casos, INFORMACIÓN, sobre todo a las personas que viajan a países con un incremento de número de casos en África, a personal sanitario y a las personas que se vacunaron en el 2022 a las que se consideraba personas en riesgo y VACUNACIÓN, para completar la vacunación a quienes tienen una sola dosis, favorecer el seguir investigando en nuevas vacunas y favorecer que se tenga un número adecuado y suficiente de vacunas en las CCAA y sobre todo en África, en los países afectados por el clado 1 que es más contagioso y que genera más mortalidad.
El brote se está produciendo en África, donde se han registrado más de 18.000 casos y de 541 muertes por mpox en lo que va de año. El número de contagios detectados es muy superior (un 160%) al del pasado por estas fechas y muy probablemente es solo una pequeña fracción de los que realmente se han producido. La mayoría de estos casos se concentran en la República Democrática del Congo, aunque el virus ya se está expandiendo a otros países como Uganda, Kenia y Ruanda.
En esta ola de transmisión en República del Congo, los niños están siendo las principales víctimas: un 70% de los positivos son de menores de 15 años, y un 39% de menores de cinco años, que registran un 62% de las muertes. Sin embargo, la OMS quiere potenciar la vigilancia para entender bien cómo se está comportando el virus, sus patrones epidemiológicos y cómo y dónde se están produciendo los contagios.
El clado (variante) más preocupante es el 1b, el que ha emergido recientemente en la República Democrática del Congo. Parece ser más virulento y tener una mayor mortalidad, especialmente entre niños. Además, también está mostrando una mayor capacidad de transmisión entre personas. El clado 2, responsable del brote global en 2022, sigue circulando, aunque con menor virulencia, en regiones de África Occidental y en otros países.
La viruela del mono tiene una letalidad de entre el 0% y el 11%. En el brote de 2022 la letalidad fue ínfima, normalmente entre personas que padecían enfermedades previas. En este caso parece más alta, de en torno al 3% en África, y puede llegar al 10% en algunos grupos. Hay que tener en cuenta que los sistemas de vigilancia y sanitarios son mucho más deficientes en aquel continente, por lo que es difícil saber hasta qué punto el virus es intrínsecamente más mortal. También se conoce que es más peligroso en niños, que están suponiendo un alto porcentaje de los infectados.
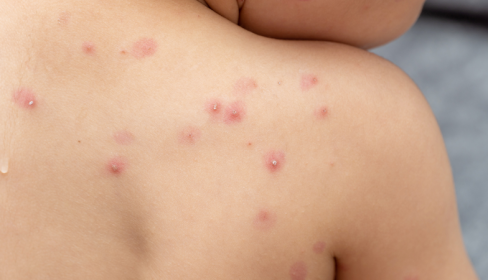
La mpox se presenta con fiebre, una erupción extensa, y generalmente con ganglios linfáticos inflamados. La OMS advierte de que se puede confundir con otras enfermedades como la varicela, el sarampión, infecciones bacterianas de la piel, sarna, sífilis y alergias asociadas a medicamentos. El período de incubación de la mpox puede variar de 5 a 21 días. La fase febril de la enfermedad generalmente dura de 1 a 3 días, con síntomas que incluyen fiebre, dolor de cabeza intenso, linfadenopatía (inflamación de los ganglios linfáticos), dolor de espalda, mialgia (dolor muscular) y una intensa astenia (falta de energía). La fase febril es seguida por la fase de erupción cutánea, que dura de dos a cuatro semanas. Las lesiones evolucionan de máculas (lesiones con base plana) a pápulas (lesiones firmes, elevadas y dolorosas), a vesículas (llenas de líquido claro), a pústulas (llenas de pus), seguidas por costras o escaras.
En el brote de 2022 la enfermedad se contagiaba por contacto muy íntimo, hasta tal punto que la mayor parte de los casos se transmitían en relaciones sexuales. Esta nueva variante parece ser más transmisible. El contagio puede producirse de persona a persona a través del contacto cercano con alguien infectado: estar cara a cara, hablando o respirando cerca de una persona infectada, en contacto con la piel, boca a boca o boca a piel.
Además, que se transmita por el aire no quiere decir que sea de transmisión aérea. Y que se transmita por relaciones sexuales no quiere decir que sea de transmisión sexual. mpox no es ni un coronavirus ni el VIH. Predominantemente se transmite a través de relaciones sexuales, pero una vez que la persona está infectada, si tiene contacto estrecho, como una caricia con una persona sana, sea niño, mujer, adulto, anciano, lo puede transmitir. Incluso se puede transmitir por toallas o sábanas que han sido infectadas por una persona afectada por la enfermedad
En principio se utilizaba la vacuna contra la viruela tradicional, que mostró en el pasado una efectividad del 85%. Un estudio español mostró una efectividad del 79% en el brote de 2022. Se han desarrollado nuevas vacunas mejor dirigidas a la mpox con resultados muy prometedores, cuya efectividad concreta en la vida real tendrá que medirse con más precisión.
En España, la profilaxis preexposición está indicada para personas que mantienen prácticas sexuales de riesgo, especialmente ―pero no exclusivamente― gays, bisexuales y hombres que tienen sexo con hombres, personas con riesgo ocupacional como personal sanitario en consultas especializadas en atención de ITS/VIH que atienden a personas con prácticas de alto riesgo y personal de laboratorio que maneja muestras potencialmente contaminadas con el virus o personal que se encarga de la desinfección de superficies en locales específicos donde se mantienen relaciones sexuales de riesgo, siempre que no se pueda garantizar el uso adecuado de elementos de protección individual. La profilaxis posexposición está indicada a todos los contactos estrechos que no hayan pasado la enfermedad.
Para contener cualquier posible brote en la UE, es vital detectar los casos y prevenir la transmisión secundaria. Esto se puede lograr mediante:
- Concienciar a los médicos y otros profesionales de la salud sobre los posibles casos de mpox asociados a viajes causados por el clado I de MPXV, incluida la posibilidad de diferentes presentaciones clínicas, transmisión por vías sexuales y no sexuales y diferentes grupos afectados que en brotes anteriores.
- Garantizar una vigilancia eficaz, pruebas de laboratorio (incluida la identificación molecular del clado), investigación epidemiológica y capacidades de rastreo de contactos. La importación de infecciones por el clado I de MPXV o eventos notables de mpox (brotes relacionados con eventos de reunión masiva u otros entornos específicos, reinfecciones entre casos, aumento de casos entre mujeres, niños u otros grupos de riesgo) deben notificarse rápidamente a través de EpiPulse y/o EWRS. Todos los casos de mpox deben notificarse al Sistema Europeo de Vigilancia (TESSy).
- Brindar asesoramiento a los viajeros a las áreas afectadas sobre las pautas nacionales para la vacunación contra mpox antes de viajar.
- Aislar rápidamente cualquier caso sospechoso hasta que se demuestre que es negativo y, si es positivo, hasta la resolución de los síntomas.
- Implementar el rastreo de contactos y realizar pruebas a los contactos cercanos de los casos confirmados siguiendo los protocolos de prueba del ECDC.
- Brindar asesoramiento para viajeros a las personas que visitan o regresan de países con brotes confirmados de clado I de MPXV.
- Continuar con las actividades de comunicación de riesgos y trabajar con organizaciones de la sociedad civil para involucrar a los grupos de población con mayor riesgo de infección.
Desde septiembre de 2023, se ha producido un aumento de casos que involucran al virus de la viruela del simio del clado 1b, que es genómicamente distinto y tiene una tasa de letalidad más alta (se informa que es de hasta el 10%, aunque otros estudios sugieren alrededor de <2% con la atención adecuada) que la cepa responsable del brote mundial de 2022-23. Se está produciendo transmisión de persona a persona. Los casos entre adultos mayores de 40 años siguen siendo poco frecuentes, posiblemente debido a la inmunidad residual de las campañas de vacunación contra la viruela de los años 1960-70.
También se han notificado casos en la República Centroafricana, Ruanda, Burundi, Uganda y Kenia, mientras que Suecia y Pakistán han notificado casos importados. Es probable que se añadan más países a esta lista.
¿Qué se conseguirá con las declaraciones?
La esperanza es que una declaración como la de la OMS desencadene una respuesta internacional coordinada, con atención política, acción y financiación para ayudar a detener la propagación de la enfermedad y poner fin a los brotes. Las necesidades inmediatas incluyen apoyo a la infraestructura sanitaria, formación de los trabajadores sanitarios, vigilancia genómica y epidemiológica, ensayos clínicos de contramedidas médicas y vigilancia de reservorios animales. Las políticas de respuesta deben involucrar a las comunidades y grupos susceptibles en la vigilancia, el rastreo de contactos, la prevención de la transmisión y la atención. El peso del estigma, en particular en entornos donde las poblaciones como las comunidades LGBTQ+ podrían evitar buscar ayuda por temor a un procesamiento penal, es un peligro que debe abordarse. Se debe prevenir la desinformación y la información errónea. Es esencial una investigación concertada y una respuesta científica. Se necesita una inversión rápida y sustancial para comprender mejor la epidemiología de mpox para preparar capacidades de diagnóstico adecuadas, sistemas de vigilancia sólidos y vacunación. Lamentablemente, las declaraciones anteriores a menudo no han logrado obtener la respuesta mundial necesaria.
Tras el final del brote anterior para mpox, se han tomado pocas medidas prácticas para expandir la fabricación de vacunas, mejorar las herramientas de diagnóstico o invertir en ensayos clínicos para vacunas y antivirales. Hay pocos medios de diagnóstico disponibles y se ha informado de que el tecovirimat (un antiviral utilizado para tratar la mpox) no es eficaz contra el clado 1b en un ensayo clínico. El suministro de vacunas para la mpox es limitado. La Comisión Europea y los Estados Unidos han prometido donar dosis, pero parece que algunos países de altos ingresos tienen el monopolio de las vacunas en detrimento de los países más necesitados. Nos enfrentamos a otra lucha desigual por las vacunas, como ocurrió con la COVID-19, y la salud sufrirá por el fracaso del mundo en acordar un acuerdo vinculante y equitativo contra la pandemia.
La equidad en la respuesta es primordial: implica apoyo político y financiero para garantizar el acceso de las comunidades afectadas y los grupos vulnerables a la vacunación y la atención. No faltan hojas de ruta para la preparación ante una pandemia, y las lecciones de la COVID-19 destacan la importancia de una acción temprana y decisiva.
Los primeros 100 días son cruciales para la implementación de mecanismos escalables para la gestión y contención de la enfermedad. Pero la equidad no se limita a las vacunas y otras medidas médicas de respuesta. Debe haber equidad en la atención y la respuesta. El aumento y la alteración del carácter de los casos de mpox no son sólo un problema de los países donde surgen o de África en general. Son una amenaza mundial para la salud que exige la atención y una respuesta coordinada de los dirigentes de todo el mundo. Ese es el mensaje de una emergencia de salud de importancia internacional, y un mensaje por el que la comunidad internacional debe rendir cuentas.
Además Rafa Toledo @alfwarior dice en X:
- No ha habido mas de 100 casos en julio en España. 264 en 2024 vs 319 en 2023
- Los casos de Africa no son variantes. La novedad es el incremento de casos del clado 1 (vs los casos de 2022 del clado 2)
- El caso de Suecia es importado de contacto con fluidos o contactos muy estrechos.
- La transmisión en Africa (RD Congo) y Europa es diferente. Solo pensemos en como son las viviendas en el medio rural africano
- Obviamente existe una emergencia, pero de momento limitada a Africa
- Se pueden y se van a dar casos en Europa, pero el entorno es radicalmente diferente a Africa y, por tanto, la dinámica de transmisión también lo será
- El entorno es Africa es muy diferente al Europeo/occidental. Así, las condiciones sociales y sanitarias no son comparables, de un país con un PIB per capita de 1500$, de una país en guerra desde hace años con lo que ello supone de:
- hacinamiento y concentración de personas (contacto estrecho), especialmente niños
- problemas sanitarios estructurales agravados (especialmente niños)
- movimientos masivos de refugiados dentro del país y hacia zonas fronterizas (especialmente niños)
- concentraciones de refugiados en campos (especialmente niños)
- De hecho, de los casos desde 2022 en España, el 80% eran por transmisión sexual (contacto estrecho). Con el clado actual la tranmisión persona-persona, es mas sencilla, pero no deja de evidenciar que otras vías de transmisión juegan un papel secundario
- Una cosa es un profesional sanitario y otra una persona no sanitaria y, como consecuencia, las medidas de precaución deben ser diferentes
- Los casos a Europa van a llegar y lo que hay que hacer es prepararnos para ello y para eso hay medios de eficacia demostrada. Inventos como un hipotético control de fronteras, no es mas que otra forma de ponerle puertas al campo y de eso ya hemos vivido bastante. Uno forma de tirar el tiempo y el dinero
- No tiene sentido el alarmismo desatado. La casuística en Europa es baja y el entorno muy muy diferente a Africa, tanto a nivel social y demográfico, como a nivel sanitario, por lo que la evolución del brote que se pueda producir va a ser, afortunadamente, muy diferente
BULOS QUE CIRCULAN y que son FALSOS:
- No se han disparado los casos de viruela del mono en España
En redes sociales, se han compartido publicaciones que afirman que los casos de viruela del mono se han disparado en España, especialmente a partir de contagios procedentes de África. Sin embargo, esta información es falsa.
No es cierto que se hayan disparado los casos de viruela del mono en España. Hasta la fecha, no se ha detectado ningún caso de la nueva variante en el país.
Los casos en España desde 2022 han sido aislados y relacionados con la variante antigua, no con la nueva cepa. Además, el Ministerio de Sanidad subraya que los casos registrados en 2024 no tienen relación con África y que, aunque no se descarta la presencia de la nueva cepa, no hay ninguna notificación al respecto.
- La OMS no ha ordenado confinamientos por la viruela del mono
Otro rumor que ha circulado es que la OMS ha ordenado a los gobiernos prepararse para mega confinamientos debido a la viruela del mono. Esto también es falso. La OMS en la vida puede hacer una recomendación de ese tipo porque no obedecería a ninguna lógica científica, ya que la viruela símica se transmite por contacto directo y no a través del aire. Es una mentira total y que la OMS no basaría sus recomendaciones en afirmaciones sin evidencia epidemiológica.
Desde el Ministerio de Sanidad se aclara que «nadie ha hablado de confinamientos de la población en relación con esta emergencia internacional». Las medidas actuales incluyen aislamiento, uso de mascarilla y rastreo de contactos, y cualquier ajuste se discutirá en futuras reuniones de las autoridades sanitarias.
- La viruela del mono no tiene relación ni es un efecto de la vacuna anticovid
Uno de los bulos más peligrosos que circulan es que la viruela del mono es en realidad herpes zóster, un supuesto efecto secundario de la vacuna contra la COVID-19. Esta afirmación es completamente falsa. No hay ninguna evidencia científica que respalde la relación entre la viruela del mono y las vacunas contra la COVID-19.
- La viruela del mono no afecta solo a homosexuales
Otro mito que ha surgido es que la viruela del mono solo afecta a personas homosexuales. Esta afirmación es incorrecta y discriminatoria.
La viruela del mono puede afectar a cualquier persona, independientemente de su orientación sexual, y difundir información falsa como esta solo contribuye a estigmatizar a ciertos grupos y a desinformar a la población.
Ante la emergencia sanitaria internacional declarada por la OMS, es crucial basar nuestras acciones y decisiones en información verificada y científica. Los bulos y desinformaciones que circulan en redes sociales no solo generan miedo y confusión, sino que también pueden llevar a decisiones perjudiciales para la salud pública. Es fundamental confiar en fuentes oficiales y expertos en salud para obtener información precisa y combatir la desinformación.
Y ante todo ello, recordar la frase de Fernando Garcia Benavides: estamos ante una anormalidad institucional (por el hecho d e o tener aún la Agencia Estatal de Salud Pública) que es urgente resolver, pues está en juego no el cálculo partidista, que podemos acodar como legítimo, sino la salud de los ciudadanos de todas las nacionalidades y regiones del Estado.